Alteraciones de la articulación temporomandibular
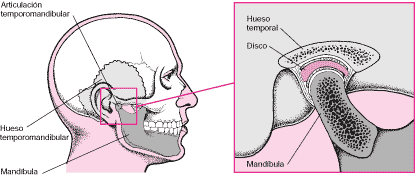
Las articulaciones temporomandibulares son los
dos puntos, uno a cada lado de la cara, justo delante de los oídos, donde
el hueso temporal del cráneo se une con el maxilar inferior (mandíbula).
Los ligamentos, tendones y músculos que sostienen las articulaciones son
los responsables del movimiento de los maxilares.
La articulación temporomandibular es la más compleja
del cuerpo: se abre y cierra como una bisagra y se desliza hacia adelante,
hacia atrás y lateralmente, y está sometida a una gran presión durante la
masticación. La articulación temporomandibular contiene una pieza de
cartílago especializado, denominado disco, que evita la fricción entre el
maxilar inferior y el cráneo.
Los trastornos de la articulación temporomandibular
incluyen problemas relativos a las articulaciones y músculos que la
circundan. A menudo, la causa del trastorno de la articulación
temporomandibular es una combinación de tensión muscular y problemas
anatómicos dentro de las articulaciones. A veces, también interviene un
componente psicológico. Estos trastornos son más frecuentes en mujeres de
20 a 50 años de edad.
Los síntomas consisten en dolor de cabeza,
sensibilidad a la presión de los músculos masticatorios y chasquido o
bloqueo de la articulación. A veces el dolor parece manifestarse en las
proximidades de la articulación más que en ésta. Las alteraciones de la
articulación temporomandibular pueden ocasionar dolores de cabeza
recurrentes que no responden al tratamiento habitual.
Casi siempre el odontólogo basa el diagnóstico de una
alteración de la articulación temporomandibular en el historial clínico
del paciente y en una exploración física. El examen consiste en presionar
sobre un lado de la cara o colocar el meñique en la oreja del paciente y
presionar suavemente hacia adelante mientras éste abre y cierra las
mandíbulas. Además, el odontólogo palpa también con suavidad los músculos
masticatorios para detectar el dolor o sensibilidad a la presión y observa
si el maxilar se desliza al morder.
| Vista interna de la articulación
temporomandibular |
 |
Las técnicas especiales de rayos X pueden contribuir
al diagnóstico. Cuando el odontólogo cree que el disco se encuentra en el
lado opuesto a su posición normal (una enfermedad llamada desplazamiento
interno), hace una radiografía, inyectando un contraste en la articulación
(artrografía). En casos especiales se hace una tomografía computadorizada
(TC) o una resonancia magnética (RM) para averiguar por qué no hay
respuesta al tratamiento, pero se trata de exploraciones caras. Los
exámenes complementarios son de escasa utilidad. Con frecuencia los
odontólogos utilizan la electromiografía para analizar la actividad
muscular y controlar el tratamiento y, con menos frecuencia, para
establecer el diagnóstico.
El 80 por ciento de los afectados mejora sin
tratamiento al cabo de 6 meses. Los trastornos de la articulación
temporomandibular que requieren tratamiento, del más común al menos, son
el dolor y la tensión muscular, el desplazamiento interno, la artritis,
las heridas o traumatismos, la excesiva o reducida movilidad de la
articulación y las anormalidades del desarrollo (de nacimiento).
Dolor y contractura muscular
En la mayoría de los casos, la sobrecarga de los
músculos provoca dolor y contractura muscular alrededor del maxilar,
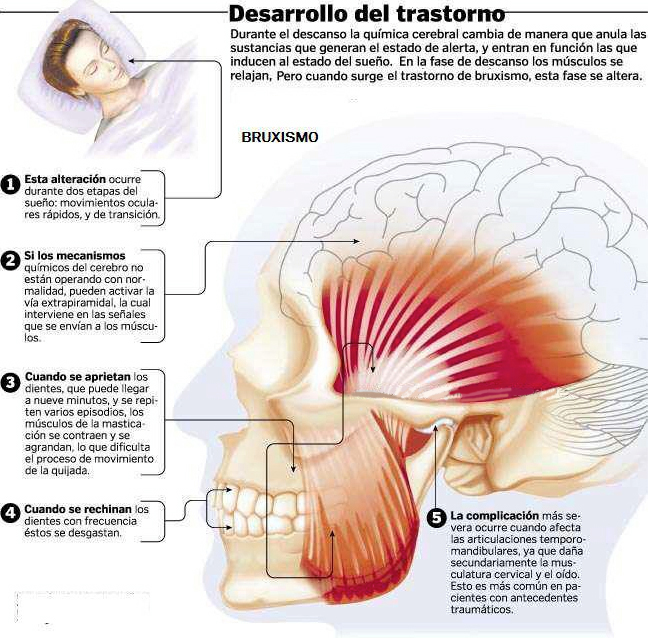
habitualmente como resultado de una tensión psicológica, que lleva a
apretar o rechinar los dientes (bruxismo).
La mayoría de las personas pueden colocar en posición
vertical, y sin esfuerzo, las puntas de sus dedos índice, corazón y anular
en el espacio entre los dientes delanteros superiores e inferiores. Este
espacio es generalmente menor cuando existen problemas con los músculos
alrededor de la articulación temporomandibular.
Síntomas
Los individuos con dolores musculares suelen tener
muy poco dolor en la articulación. Es más, sienten dolor y contractura en
ambos lados de la cara cuando se despiertan o después de períodos de gran
tensión nerviosa durante el día. El dolor y la contractura aparecen debido
a espasmos musculares causados por apretar repetidamente los músculos o
los dientes y hacerlos rechinar. Apretar y rechinar los dientes mientras
se duerme se hace con mucha más fuerza que estando despierto.
Tratamiento
Si una persona se da cuenta de que aprieta o hace
rechinar los dientes, puede tomar ciertas medidas para evitarlo. Por lo
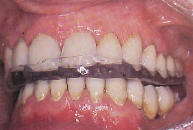
general, la utilización de un protector bucal constituye el tratamiento
principal. Se trata de una pieza delgada de plástico que está diseñada
para encajar sobre la dentadura tanto superior como inferior (protector
nocturno); normalmente se diseña para los dientes superiores y se adapta
para dar una mordida uniforme. La tablilla reduce el rechinar de los
dientes tanto de día como de noche, permitiendo el reposo y recuperación
de los músculos maxilares. También puede evitar las lesiones de los
dientes que están sometidos a una presión excepcional debido a este hecho.
El odontólogo puede prescribir una terapia con medios
físicos, consistente en un tratamiento con ultrasonidos, aplicación de
corrientes y pulverizadores, ejercicios de estiramiento o masajes de
fricción. También puede ser útil la estimulación eléctrica transcutánea de
los nervios. A menudo se obtienen grandes resultados mediante el control
del nerviosismo del paciente y el registro de la contracción muscular a
través de estímulos eléctricos (electromiografía).
También el odontólogo puede prescribir medicamentos.
Por ejemplo, un relajante muscular puede aliviar la contractura y el
dolor, especialmente mientras el paciente espera que le fabriquen la
tablilla.  Sin embargo, los
fármacos no suponen la curación, tampoco son recomendables para la gente
mayor y solamente se prescriben durante un breve período, alrededor de un
mes o menos. Los analgésicos como los antiinflamatorios no esteroideos
(aspirina, por ejemplo) también alivian el dolor. Los odontólogos evitan
la prescripción de narcóticos porque pueden crear hábito. Las pastillas
para dormir se pueden prescribir ocasionalmente, si el paciente tiene
dificultades para conciliar el sueño debido al dolor.
Sin embargo, los
fármacos no suponen la curación, tampoco son recomendables para la gente
mayor y solamente se prescriben durante un breve período, alrededor de un
mes o menos. Los analgésicos como los antiinflamatorios no esteroideos
(aspirina, por ejemplo) también alivian el dolor. Los odontólogos evitan
la prescripción de narcóticos porque pueden crear hábito. Las pastillas
para dormir se pueden prescribir ocasionalmente, si el paciente tiene
dificultades para conciliar el sueño debido al dolor.
Desplazamiento interno
En el desplazamiento interno, el disco de la
articulación está emplazado en el lado opuesto a su posición normal.
En el desplazamiento interno sin reducción, el disco
nunca vuelve a su posición normal y limita el movimiento de las
mandíbulas. En el desplazamiento interno con reducción, que es el más
frecuente, el disco está emplazado en el lado opuesto a su posición normal
sólo cuando la boca está cerrada. Cuando se abre la boca y la mandíbula se
desliza hacia adelante, el disco vuelve a su posición normal, produciendo
un chasquido mientras lo hace. Al cerrarse la boca, el disco se desliza
nuevamente hacia adelante, a menudo haciendo otro sonido.
Síntomas y diagnóstico
Con frecuencia, el único síntoma de desplazamiento
interno es un chasquido o un sonido de estallido en la articulación cuando
la boca se abre ampliamente o se mueven las mandíbulas lateralmente. Hasta
el 20 por ciento de la población tiene desplazamientos internos que no
producen síntomas, salvo por los sonidos de la articulación que son
notorios. El odontólogo diagnostica desplazamiento interno realizando un
examen mientras el paciente abre y cierra la boca lentamente.
Tratamiento
Se requiere tratamiento cuando se experimenta dolor
en las mandíbulas o dificultades de movilidad. Si éste se solicita apenas
aparecen los síntomas, el odontólogo puede hacer que el disco retroceda a
su posición normal. Si la persona ha padecido esta dolencia menos de 3
meses, el odontólogo puede colocar una tablilla que sostenga la posición
de la mandíbula inferior hacia adelante. Esta tablilla mantendrá el disco
en posición, permitiendo que los ligamentos de sostén se tensen. Al cabo
de 2 a 4 meses, el odontólogo adapta la tablilla para permitir que la
mandíbula vuelva a su posición normal, con la expectativa de que el disco
permanezca en su lugar.
El odontólogo recomienda al paciente con
desplazamiento interno que evite abrir la boca ampliamente, por ejemplo,
al bostezar o morder un grueso emparedado. Los individuos con este
trastorno necesitan ahogar los bostezos, cortar los alimentos en trozos
pequeños y comer alimentos que sean fáciles de masticar.
Si el proceso no se puede tratar por medios no
quirúrgicos, un cirujano maxilofacial puede realizar una intervención
quirúrgica para arreglar el disco y fijarlo en su lugar. Sin embargo, la
necesidad de cirugía es relativamente rara.
Con frecuencia, los individuos con desplazamiento
interno también tienen dolor y contractura muscular; sin embargo, una vez
que se trata el dolor muscular, los demás síntomas también desaparecen.
Los odontólogos obtienen mejores resultados en el tratamiento del dolor y
de la contractura muscular que en el tratamiento del desplazamiento
interno.
Artritis
La artritis puede afectar a las articulaciones
temporomandibulares del mismo modo que afecta a otras articulaciones. En
las personas de edad avanzada es más común la artrosis (enfermedad
articular degenerativa), un tipo de artritis en la que se degenera el
cartílago de las articulaciones. El cartílago de las articulaciones
temporomandibulares no es tan resistente como el de otras articulaciones.
Debido a que la artrosis se presenta principalmente cuando el disco falta
o tiene perforaciones, la persona experimenta una sensación áspera en la
articulación al abrir o cerrar la boca. Cuando la artrosis es grave, la
parte superior del maxilar se aplana y no se puede abrir la boca con
amplitud. La mandíbula puede también desplazarse hacia el lado afectado y,
en ocasiones, es posible que el afectado sea incapaz de volver a colocarla
en posición correcta. La mayoría de los síntomas mejoran al cabo de
algunos años, incluso sin ningún tratamiento, probablemente porque la
banda de tejido detrás del disco cicatriza y funciona como el disco
original.
La artritis reumatoide afecta la articulación
temporomandibular en aproximadamente un 17 por ciento de los individuos
que tienen este tipo de artritis. Cuando la artritis reumatoide es grave,
especialmente en los jóvenes, la parte superior del maxilar puede
degenerar y acortarse. Este daño puede conducir a una repentina y
defectuosa alineación de los dientes superiores sobre los inferiores (maloclusión).
Si el daño es grave, a la larga el maxilar puede llegar a fusionarse con
al cráneo (anquilosis), limitando enormemente la capacidad de abrir la
boca.
En general, la artritis reumatoide afecta ambas
articulaciones temporomandibulares casi por igual, lo que no suele ocurrir
en otros tipos de trastornos de la articulación temporomandibular.
También es posible que una herida provoque la
artritis en una articulación temporomandibular, particularmente si la
herida causa hemorragia dentro de la articulación. Dichas heridas son
bastante frecuentes en los niños que hayan recibido golpes en un lado del
mentón.
Tratamiento
Una persona afectada de artrosis en una articulación
temporomandibular necesita un máximo reposo de la mandíbula, el uso de una
tablilla u otro dispositivo para controlar la contractura muscular y
también la administración de un analgésico para el dolor.
El dolor desaparece normalmente a los seis meses con
o sin tratamiento. Por lo general, el funcionamiento de la mandíbula es
suficiente para una actividad normal, aunque su abertura no sea tan amplia
como antes.
La farmacoterapia para la artritis reumatoide de la
articulación temporomandibular es la misma que se utiliza para la artritis
reumatoide de cualquier otra articulación. Se pueden administrar
analgésicos, corticosteroides, metotrexato y compuestos de oro. Es de
particular importancia mantener la movilidad de la articulación y prevenir
la anquilosis (fusión de la articulación). Habitualmente, la mejor forma
de lograr este objetivo es con ejercicios, dirigidos por un
fisioterapeuta. Para aliviar los síntomas, sobre todo la contractura
muscular, se recomienda el uso de la tablilla por las noches, que no
limita el movimiento de las mandíbulas. Si la anquilosis paraliza la
mandíbula, el afectado puede necesitar una intervención quirúrgica y, en
contados casos, una articulación artificial para restablecer la movilidad
mandibular.
Anquilosis
La anquilosis es la pérdida de movimiento de una
articulación debido a la fusión de los huesos que se insertan en la misma
o por calcificación de los ligamentos que la rodean.
| Articulación
temporomandibular |
 |
En general, no es dolorosa la calcificación de los
ligamentos alrededor de la articulación, sin embargo, limita la abertura
de la boca a tan sólo 25 mm o algo menos. La fusión de los huesos dentro
de la articulación causa dolor y limita muchísimo el movimiento
mandibular. Las personas con calcificación pueden mejorar ocasionalmente
con ejercicios de estiramiento. Sin embargo, habitualmente se necesita la
cirugía para restablecer el movimiento de la mandíbula en personas con
calcificación o fusión ósea.
Hipermovilidad
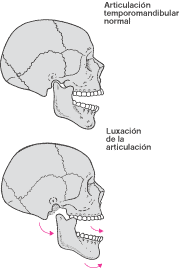
La hipermovilidad (hiperlaxitud de la mandíbula) se
produce por el estiramiento de los ligamentos que unen la articulación.
En una persona con hipermovilidad, la mandíbula puede
deslizarse hacia adelante, desencajándose totalmente (dislocación), lo
cual provoca dolor y dificulta cerrar la boca. Esto puede suceder
repetidamente. Cuando ocurre, alguien debe situarse delante de la persona
afectada y colocar los pulgares sobre las encías cerca de las muelas
inferiores y ejercer presión sobre la superficie externa de los dientes,
primero hacia abajo y luego hacia atrás. La mandíbula debe chasquear
volviendo a su posición. Se recomienda mantener los pulgares lejos de las
superficies masticatorias porque las mandíbulas se cierran con una fuerza
considerable.
Se puede prevenir la dislocación evitando abrir la
boca de par en par de modo que los ligamentos no se tensionen
excesivamente. Por eso se recomienda ahogar los bostezos y evitar los
grandes emparedados y otras comidas que requieran abrir mucho la boca. Si
las dislocaciones son frecuentes, la cirugía puede ser necesaria para
restablecer la posición o acortar los ligamentos y ajustar la
articulación.
Anormalidades del desarrollo
No son comunes las anormalidades de nacimiento
relativas a la articulación temporomandibular. Algunas veces, la parte
superior del maxilar no se forma o es menor de lo normal. Otras, la parte
superior del maxilar crece más rápidamente o durante un período superior
al normal. Tales anormalidades pueden causar deformación facial o una
alineación defectuosa de los dientes superiores sobre los inferiores.
Estos problemas se corrigen solamente con cirugía.



![]() drjaviersaldivar@hotmail.com
drjaviersaldivar@hotmail.com
